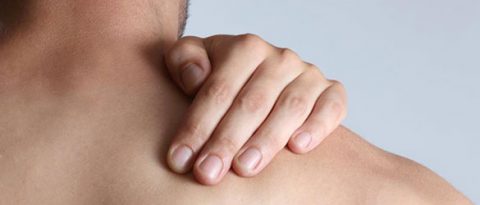
As funções dessa proteína vão bem além de manter a pele firme. Ela atua na prevenção de doenças como osteoartrite, que incapacita muita gente de levar o dia a dia
Estampado nos rótulos de xampus, hidratantes e produtos alimentícios, o colágeno figura no imaginário popular como sinônimo de uma pele firme e de cabelos resistentes, devido às suas propriedades de sustentação e elasticidade. Menos popular e mais vital, porém, é a sua capacidade de fortalecer as cartilagens. “Essas estruturas é que atenuam o atrito entre os ossos, evitando a osteoartrite, ou seja, a inflamação das articulações, que ficam desgastadas especialmente nos quadris, nas mãos, nos ombros e nos joelhos”, esclarece a nutricionista Nadia Brito, do Instituto de Ortopedia e Traumatologia do Hospital das Clínicas de São Paulo. “O quadro se acentua com o o envelhecimento e com o sobrepeso”, alerta.
Articulações de aço
A comida, diga-se, não entrega o colágeno de mão beijada. Mas as refeições abrigam a matéria-prima para sua fabricação dentro das células cartilaginosas. “Batizadas de condroblastos, essas unidades se valem dos aminoácidos glicina, prolina e hidroxiprolina, partículas proteicas provenientes dos alimentos de origem animal – como carnes vermelhas e ovos -, prontas para formar moléculas maiores, os peptídeos”, descreve, em detalhes, a nutricionista Andrea Frias, coordenadora do Centro de Pesquisas Sanavita, em São Paulo. “São esses peptídeos que dão origem às fibras colágenas, capazes de amortecer o impacto articular com força comparável à de um fio de aço.”
Acontece que, a partir dos 30 anos de idade, essa fábrica celular de colágeno “desacelera cerca de 1% ao ano”, como avisa Nadia. E a situação se agrava para o time feminino após a menopausa. “Os ovários deixam de liberar o hormônio estrogênio, que estimulava a síntese de colágeno a pleno vapor”, justifica Andrea. “Por isso, sua produção despenca, em média, 30% nos primeiros cinco anos dessa fase e, depois dela, uns 2% anualmente.” A boa notícia é que é possível evitar esse prejuízo com um cardápio que compensa a lentidão do organismo para gerar quantidades adequadas de colágeno.
Dose diária
Embora seja difícil mensurar em cada proteína a quantidade exata da tríade de aminoácidos formadores de colágeno, os especialistas garantem que incluir os alimentos certos nas refeições garante o aporte dos 10 gramas diários de que o organismo necessita. O pré-requisito inegociável você já conhece: a fonte proteica precisa ser de origem animal. “Carnes vermelhas, frango, peito de peru, peixes, ovos, queijo, leite e iogurte desnatado são as melhores apostas”, lista a nutricionista Alexandra Savino, do Hospital e Maternidade São Luiz, em São Paulo. Pelo menos um desses itens deve constar nas principais refeições do dia. “Um copo de leite e dois bifes grandes já são capazes de contemplar a cota diária”, garante Nadia.
Para assegurar que os aminoácidos ingeridos serão, de fato, convertidos em reforço para a cartilagem, você pode dar uma ajuda extra ao corpo, consumindo fontes de nutrientes que colaboram com sua absorção ou participam das reações químicas que os transformam em peptídeos e, finalmente, em colágeno. “É o caso das vitaminas A, C e E, presentes na cenoura, no pepino, na laranja, no limão e na goiaba; do zinco, encontrado nos frutos do mar e na castanha-do-pará; do selênio das nozes e do arroz preto; do silício da aveia, da cevada e da alcachofra; e do cobre ofertado pelo fígado de boi e pelos cogumelos”, ensina Alexandra. As possibilidades são inúmeras e não custa nada investir em um copo de limonada no almoço ou acrescentar um punhado de castanhas no lanche da tarde.
Os supermercados ainda exibem produtos que prometem o chamado colágeno hidrolisado em sua formulação. “Eles contêm os aminoácidos submetidos a um processo enzimático químico que facilita sua incorporação pelo organismo”, explica Nadia. Vale dar crédito a eles, desde que com o cuidado de escolher uma marca idônea e devidamente certificada.
O destino do nutriente
O colágeno também constitui o tendão de aquiles, a ponta do nariz, os ossos e a conexão entre as costelas torácicas anteriores. “Os discos intervertebrais e uma das camadas das artérias são, ainda, formados por um tipo especial dessa proteína, chamado elastina”, explica o cientista de alimentos Jaime Farfan, da Universidade Estadual de Campinas, no interior paulista. Por fim, o humor vítreo – substância ocular que preenche a área entre o cristalino e a retina – e músculos que revestem órgãos como o intestino também contam com o colágeno em sua composição.
Reforço bem-vindo
O laboratório Sanofi-Aventis acaba de lançar o Mobility, um suplemento de colágeno hidrolisado em forma de sachê, sem sabor nem cheiro, que pode ser dissolvido em bebidas e alimentos. “A suplementação é recomendada a pessoas com uma dieta carente em proteína animal e contraindicada a indivíduos com insuficiência renal”, esclarece Nadia Brito.
Casais perfeitos
Combinações à mesa que ajudam na produção proteica:
1. Peixe e rúcula: o ferro dos vegetais verde-escuros contribui com o processo de formação de colágeno. Aposte em pescados com rúcula e agrião.
2. Bife e suco: a bebida feita com laranja e acerola fornece vitamina C, que também dá uma força nesse processo. Ele pode acompanhar o bife do almoço.
3. Frango e tomate: para que o consumo do frango resulte em uma fabricação de colágeno eficiente, consuma-o com tomate-cereja, que provê o auxílio das vitaminas A e C.
4. Gelatina e companhia: contrariando a crença popular, a sobremesa está longe de ser a melhor coadjuvante na fabricação de colágeno. “A maioria das gelatinas contém uma quantidade insignificante de proteína”, desmitifica Andrea Frias. “A exceção são os produtos com colágeno hidrolisado”, ressalta Jaime Farfan. O mesmo vale para geleias de mocotó e balas de colágeno.
Os aliados
Veja as quantidades totais de proteínas em 100 gramas de alguns alimentos. Elas contêm aquele trio de aminoácidos essencial para a formação de colágeno.
1. Carne vermelha: o contrafilé grelhado, por exemplo, fornece 35,9 gramas.
2. Frango: grelhado, ele oferece 32 gramas.
3. Peixe: o atum é uma boa pedida e tem 26,2 gramas de proteína.
4. Queijos: o minas conta com 17,4 gramas de proteína. Procure alterná-lo com o cottage.
5. Ovo: quando cozido, seu valor proteico é de 13,3 gramas.
Fonte: Revista Saúde e M de Mulher